I eosinofil granulomatose med polyangiitt granulomatøs betennelse i de små blodårene forekommer. Vevet krysses av eosinofile granulocytter.
Hva er eosinofil granulomatose med polyangiitt?

© Tanja Esser - lager.adobe.com
I tidligere tider eosinofil granulomatose med polyangiitt (EGPA) også som Churg-Strauss syndrom (CSS) kjent. Patologene Jakob Churg (1910-2005) og Lotte Strauss (1913-1985) fungerte som navnebror. I nåtiden kalles sykdommen imidlertid eosinofil granulomatose med polyangiitt eller EGPA for kort.
Eosinofil granulomatose med polyangiitt (betennelse i blodkarene) er en sjelden sykdom som er en av de ANCA-assosierte vaskulitidene (AAV). ANCA er forkortelsen for anti-neutrofile cytoplasmatiske antistoffer. ANCA-assosiert vaskulitt er en systemisk sykdom som kan påvirke nesten ethvert organ.
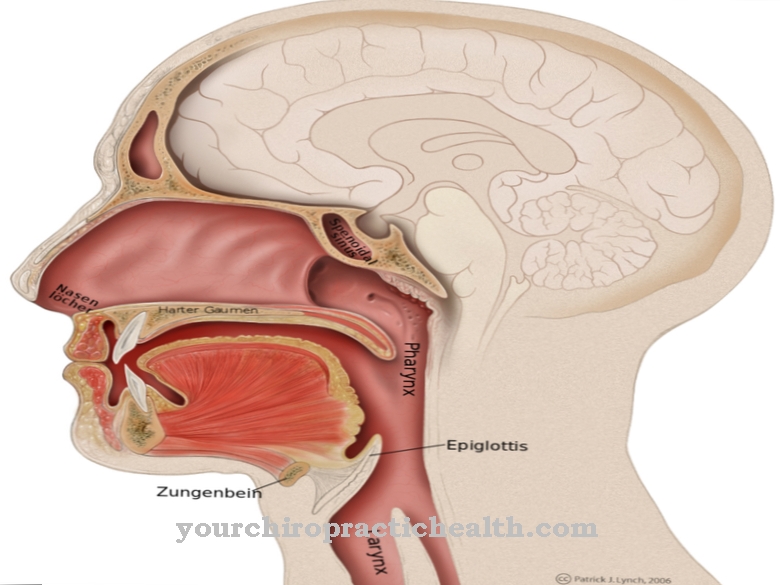
Et typisk trekk ved EGPA er involvering av lungene, noe som merkes gjennom astmasymptomer. Som en del av eosinofil granulomatose med polyangiitt, oppstår en granulomatøs (korndannende) betennelse i små og mellomstore blodkar. Vevet blir infiltrert av eosinofiler (betennelsesceller), en undergruppe av de hvite blodlegemene.
Betennelse i blodkarene oppstår derfor som en immunreaksjon. Kvinner har dobbelt så stor sannsynlighet for å utvikle EGPA som menn.I de fleste tilfeller dukker sykdommen opp mellom 40 og 50 år. Forekomsten er en til to nye tilfeller per million innbyggere hvert år.
fører til
Hva som forårsaker eosinofil granulomatose med polyangiitt er fremdeles ukjent. Ulike leger mistenker at det er forårsaket av en funksjonsfeil i kroppens eget forsvarssystem. Allergiske predisposisjoner ser ut til å spille en spesiell rolle.
EGPA er spesielt vanlig hos personer som lider av astma eller andre allergier. I tillegg anses bruk av visse medisiner som montelukast som en risikofaktor for å utvikle Churg-Strauss syndrom. Et påfallende faktum er det faktum at skaden på blodårene er forårsaket av IgE-antistoffer. I tillegg begynner sykdommen alltid i luftveiene, noe som indikerer en immunkompleks sykdom.
Symptomer, plager og tegn
Symptomene på eosinofil granulomatose med polyangiitt vises i flere faser. Kroniske luftveissykdommer utvikler seg i begynnelsen av EGPA. Dette kan være astma, en allergisk rennende nese (rhinitt) eller en bihulebetennelse (bihulebetennelse).
Mens det er en erodert neseseptum i nesen, forekommer polypper i bihulene. Bronkialastma forekommer også senere. I den andre fasen av EGPA foregår eosinofili i blod og vev. Den faktiske systemiske sykdommen dukker bare opp når vaskulitt oppstår i de små blodårene.
I de fleste tilfeller er det ledsaget av ekstravaskulære granulomer eller hypereosinofili. Det har ennå ikke vært mulig å avklare hvilke faktorer som forårsaker de forskjellige fasene av sykdommen. Siden eosinofil granulomatose med polyangiitt kan forekomme i alle organer, påvirkes også mage-tarmkanalen.
Dette merkes gjennom kolikklignende symptomer, diaré, kvalme og oppkast. Videre er betennelse i koronararteriene eller hjertemuskelen mulig, noe som kan føre til hjerteinsuffisiens eller til og med et hjerteinfarkt. Det er ikke uvanlig at individuell nerveskade sees, noe som er ledsaget av skarp smerte, nummenhet og lammelse.
Hvis huden er involvert, vil det føre til blødning i sårstørrelse, sår eller magesår. Andre mulige midlertidige symptomer er feber, mild lungebetennelse, tretthet og vekttap.
Diagnose og kurs
Den første mistanken om eosinofil granulomatose med polyangiitt oppstår hos astmapasienter når de lider av andre symptomer som nerveskader eller hjerteproblemer. For å sikre diagnosen blir det tatt vevsprøver fra hjerteområdet, en nerve eller de berørte områdene i huden.
Vaskulitt kan identifiseres ved den typiske sammensetningen av betennelsescellene. En blodprøve avslører økte eosinofilgranulocyttverdier, som er et typisk funn. En annen indikasjon er en akkumulering av IgE-antistoffer. Disse finnes hos rundt 40 prosent av alle pasienter.
Avbildningsmetoder som røntgenundersøkelse, computertomografi (CT) eller magnetisk resonansavbildning (MRI) brukes til å diagnostisere foci av sykdom i paranasale bihuler, lunger eller hjerte som ikke er synlige. Forventet levealder for EGPA-pasienter har blitt betydelig forbedret de siste årene gjennom immunsuppressive behandlinger.
Tilbakefall er imidlertid vanlig, så streng overvåking er nødvendig. Med optimal behandling er den 5-årige overlevelsesraten mer enn 80 prosent. Imidlertid dør noen pasienter av hjerteinfarkt eller hjertesvikt.
komplikasjoner
Som regel forårsaker sykdommen symptomer og komplikasjoner i luftveiene. Pasienten kan også lide av betennelse i nese og bihuler, noe som kompliserer hverdagen og reduserer livskvaliteten. Polypper utvikler seg ofte, noe som gjør pusten vanskeligere.
På grunn av den reduserte oksygentilførselen kan ikke anstrengende aktiviteter lenger utføres, og personen som blir rammet kan miste bevisstheten. Hjertet og mage-tarmkanalen påvirkes også, noe som kan føre til hjertesvikt. I verste fall kan dette føre til et hjerteinfarkt og til slutt til døden. Den generelle sykdomsfølelsen fører også til feber og tap av matlyst, noe som kan føre til vekttap. I mange tilfeller forekommer også lungebetennelse.
Behandlingen er vanligvis kausal ved hjelp av antibiotika og er vellykket etter bare noen få dager. Imidlertid er tidlig behandling nødvendig for å forhindre følgeskader og andre komplikasjoner. Det er ingen redusert forventet levealder. Komplikasjoner kan oppstå hvis det er tilbakefall og pasienten blir syk av sykdommen igjen.
Når bør du gå til legen?
Hvis det oppstår pusteforstyrrelser, bør en medisinsk undersøkelse settes i gang. Hvis du opplever pauser i pusten, pustebesvær eller pusteinnbrudd, er det grunn til bekymring. Et legebesøk er nødvendig, da en vedvarende mangel på oksygentilførsel til organismen truer en livstruende tilstand. Organsvikt kan oppstå, som er assosiert med uopprettelig og livslang skade.
Hvis søvnforstyrrelser oppstår med samtidig pustebesvær, er det nødvendig med lege så snart som mulig. Hvis du har høyt blodtrykk, problemer med hjerterytmen, hjertebank, konsentrasjonsforstyrrelser eller oppmerksomhetsmangel, bør du oppsøke lege. Sinusplager må undersøkes og behandles så snart de vedvarer i flere dager eller øker intensiteten.
Hvis du har symptomer på mage eller tarm, er legebesøk nødvendig. Hvis symptomer på kvalme, oppkast eller diaré oppstår gjentatte ganger, bør du konsultere lege. I tilfelle smerter, kramper eller lammelser over hele kroppen, må lege konsulteres så snart som mulig.
I alvorlige tilfeller, hvis ubehandlet, truer en komatose tilstand. Nummenhet i lemmene anses som uvanlig og bør også vurderes medisinsk. Hvis det oppstår sår, hevelse eller en generell sykdomsfølelse, er legebesøk nødvendig. I tilfelle uønsket vekttap, vedvarende utmattelse eller en følelse av fysisk svakhet, bør en medisinsk undersøkelse settes i gang.
Leger og terapeuter i ditt område
Behandling og terapi
I de tidlige stadier av eosinofil granulomatose med polyangiitt får pasienten antibiotika som trimetoprim eller sulfametoksazol. I tillegg gis antiinflammatoriske kortikosteroider i lave doser, noe som medfører en forbedring hos to tredjedeler av alle pasienter.
På et avansert stadium får pasienter immunsuppressiva i tillegg til kortikosteroider. Hvis sykdomsforløpet er alvorlig, anses kortikosteroid sjokkbehandlingen å være lovende. Høye doser kortikosteroider administreres i form av en infusjon i løpet av få dager. Immunoglobuliner kan også brukes hvis denne behandlingen ikke er vellykket.
Hvis betennelsen kan stoppes ved å administrere medisinen, reduseres kortisondosen gradvis til lavest mulig dosering. På denne måten kan EGPA undertrykkes permanent hos de fleste pasienter.
Outlook og prognose
Prognosen for eosinofil granulomatose med polyangiitt - tidligere også kjent som Churg-Strauss syndrom - varierer dramatisk. Prognosen er verre, jo flere organer påvirkes av sykdommen. Problemet er at denne sykdommen kan ramme praktisk talt alle, mest midt i livet.
Sykdommen er beskrevet av betente blodkar. Bare små og mellomstore fartøyer er berørt, men det er mange. De fører til organene og forsyner dem med blod og næringsstoffer. Hvis vitale organer som hjerte og hjerne, nyrene eller nervene påvirkes av eosinofil granulomatose og polyangiitt, blir det vanskelig.
Prognosen er svært dårlig uten behandling. Det forbedres ofte med medisinsk behandling, men bare med tung medisinering. Kortikosteroider eller immunsuppressiva som azathioprin, methotrexate eller cyclofosfamid brukes ofte.
Prognosen for eosinofil granulomatose og polyangiitt forverres imidlertid ytterligere hvis disse medisinene må tas over lang tid. Slike preparater har vanligvis alvorlige bivirkninger. Disse svekker den allerede skadede organismen ytterligere. Hvis medisinen kan stoppes sakte fordi tilstanden bedres, vil prognosen også bli bedre.
Dessverre kommer symptomene ofte tilbake. Disse kan da være verre fra første sykdomsutbrudd.
forebygging
Det er ingen kjente forebyggende tiltak mot eosinofil granulomatose med polyangiitt. Så årsakene til sykdommen kunne ennå ikke bestemmes.
ettervern
Som regel er det ingen spesielle eller direkte tiltak og alternativer for oppfølgingspleie tilgjengelig for de som er rammet av denne sykdommen. Tidlig diagnose og påvisning av sykdommen er først og fremst viktig slik at andre sammenstillinger kan unngås. Jo tidligere sykdommen oppdages, jo bedre vil det videre løpet være.
Det er heller ikke mulig å leges uavhengig, slik at den som rammes definitivt er avhengig av lege. Symptomene kan bare lettes permanent med riktig medisinsk behandling. Sykdommen blir vanligvis behandlet ved hjelp av medisiner. Vedkommende er avhengig av riktig dosering og også av regelmessig inntak av medisiner for å lindre symptomene.
En lege bør alltid konsulteres hvis noe er uklart eller hvis du har spørsmål. De bør også kontaktes hvis det er uønskede bivirkninger som har en negativ innvirkning på livskvaliteten til den det gjelder. I mange tilfeller kan kontakt med andre mennesker som er rammet av sykdommen også være nyttig, da dette ofte fører til utveksling av informasjon. Det meste av tiden reduseres ikke forventet levealder for den som rammes av denne sykdommen.
Du kan gjøre det selv
For ikke å belaste luftveiene unødvendig, bør man unngå forbruk av nikotin. På samme måte bør ingen rom besøkes der det er røyking eller andre miljøgifter i luften. For å unngå ytterligere irritasjon i mage-tarmkanalen, bør ingen gifter som alkohol konsumeres.
I tillegg bør et sunt kosthold observeres og vekttap bør unngås. Tilstrekkelige vitaminer og fiber fremmer utvinningsprosessen og forhindrer underforsyning. Inntak av karbohydrater, animalsk fett eller olivenolje bør unngås om mulig, da de gjør fordøyelsesprosessen vanskeligere. Kroppen må gis nok væske hver dag for å forhindre dehydrering.
Til tross for tretthet og utmattelse er det viktig at pasienten regelmessig er ute i frisk luft og er tilstrekkelig aktiv. For å styrke trivsel, bør det gjennomføres aktiviteter som fremmer livsglede.
Utvekslingen med mennesker fra nærmiljøet hjelper også til å kunne takle utfordringene i hverdagen. For å redusere stress anbefales det at pasienten bruker avslapningsteknikker som yoga eller meditasjon. Kroppen trenger tilstrekkelig tilførsel av varme. Vi fraråder derfor utkast eller bruk for tynne klær.

.jpg)
.jpg)
.jpg)

.jpg)

.jpg)

.jpg)




.jpg)



.jpg)