På Pyrazinamide er et medikament som brukes til å behandle tuberkulose (tuberkulostatisk). Stoffet har blitt brukt siden 1950-tallet for å bekjempe lungesykdom som del av en kombinasjonsbehandling.
Hva er pyrazinamid?
Pyrazinamide (PZA for kort) er et antibiotikum som har blitt brukt siden 1950-tallet for å bekjempe tuberkulose. Midlet kalles også ofte Pyrazin-karboksamid er vannløselig og hvit. På grunn av den tiltenkte bruken som et tuberkulosemedisin, regnes det blant tuberkulostatika.
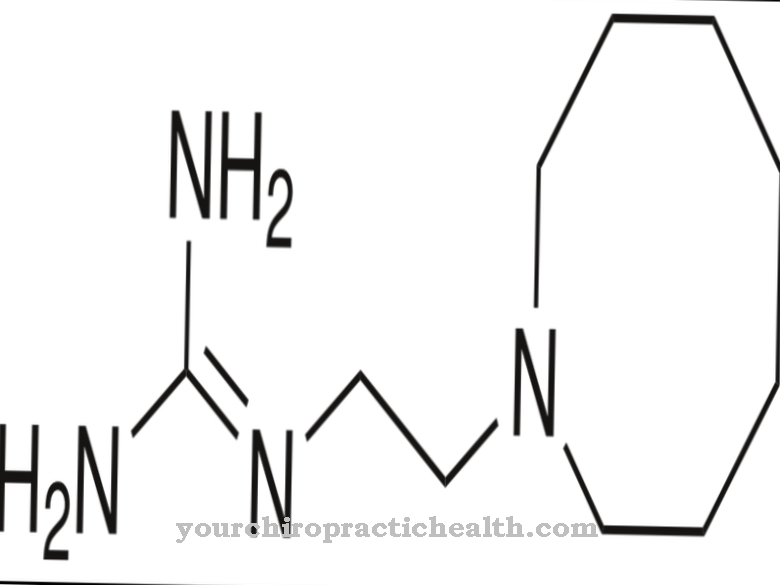
I kjemi brukes den empiriske formelen C5-H5-N3O for å betegne stoffet. Den moralske massen til pyrazinamid er 123,11 g • mol - 1. Den aktive ingrediensen pyrazinamid er u. en. selges under varemerkene Pyrafat®, Rifater®, Rimstar® og Tebesium Trio®.
PZA virker bare på tuberkulose-patogenet (Mycobacterium tuberculosis). Det er således ingen effektivitet i forhold til den bovine formen til bakterien (Mycobacterium bovis) eller former som skiller seg fra basistypen (atypiske mycobacteria).
Farmakologisk effekt
Selv om PZA har blitt brukt til å bekjempe tuberkulose siden 1950-tallet, var den nøyaktige virkningsmekanismen til stoffet ikke blitt avklart på lenge. Bare effektiviteten av behandlingen ble klarert. Virkemekanismen til pyrazinamid ble først belyst fullt ut i 2011. Mens konvensjonelle antibiotika først og fremst dreper bakterier som fortsatt vokser, dreper PZA først og fremst voksende bakterier. Dermed representerer dens virkningsmekanisme et avvik fra normen. Fordi voksende bakterier (såkalte persisters) vanligvis er langt mindre følsomme for antibiotika enn de som allerede er i ro.
Pyrazinamid fungerer bare i kroppen. Det ble ikke funnet noen effekt i prøverørene, noe som bidro til at virkningsmekanismen forble ukjent så lenge. Allerede før 2011 ble det imidlertid kjent at PZA fungerer som et legemiddel. Stoffet konverterer pyrazinoidsyre i kroppen og fungerer i et surt miljø. Pyranicid binder seg til et celleprotein (RspA S1) og forhindrer dermed trans-translasjon i tuberkulosebakterien. Som et resultat er det ikke lenger mulig for dem å beskytte seg mot giftige proteinfragmenter.
Disse fragmentene er laget av selve bakterien når den er under stress. På grunn av denne virkningsmekanismen, forkorter PZA behandlingen av tuberkulose fra 9 til 12 måneder til vanligvis 6 måneder.
Medisinsk anvendelse og bruk
Pyrazinamid har blitt brukt for å bekjempe lungesykdommen tuberkulose siden 1950-tallet. Stoffet er et av antibiotikaene og er et tuberkulostatisk medikament. Det er bare en indikasjon på tuberkulose hos mennesker.
Pyrazinamid er ikke aktuelt for atypiske former av bakterien (atypiske mykobakterier) eller den bovine formen av bakterier (MYcobacterium bovis). Når det tas tidlig, forkorter det den gjennomsnittlige behandlingsvarigheten for tuberkulose fra 9 til 12 måneder til 6 måneder.
Legemidlet brukes vanligvis i kombinasjonsbehandling. Pasienter tar ofte isoniazid, ethambutol og rifampicin som en del av behandlingen. Imidlertid kan den nøyaktige kombinasjonen variere avhengig av hvilken type terapi som er valgt. Formen for terapi avhenger av varigheten og alvorlighetsgraden av sykdommen og pasientens alder. Den gjennomsnittlige behandlingsvarigheten avhenger også av disse faktorene.
Du finner medisinene dine her
➔ Medisiner mot hoste og forkjølelseRisiko og bivirkninger
Pyrazinamid kan gi bivirkninger. Dette er imidlertid ikke nødvendigvis tilfelle. Før du tar det for første gang, bør det sjekkes om det er noen intoleranse for pyrazinamid eller relaterte stoffer. Ved allergi er bruk eller svelging forbudt.
I tillegg er pyrazinamid kontraindisert ved alvorlige leversykdommer, nedsatt nyrefunksjon, akutte gikteanfall og under graviditet og amming. Forsiktighet bør også utvises hos pasienter som regelmessig bruker store mengder alkohol.
Siden pyrazinamid kan påvirke lever- og nyrefunksjonen, bør organenes funksjon overvåkes med jevne mellomrom under behandlingen. Denne sjekken bør fortsette i noen uker etter behandlingen.
Følgende bivirkninger er også kjent: Vanlige (færre enn 1 av 10 pasienter, men mer enn 1 av 100): matlyst, kvalme, kvalme, vekttap, leverskade, halsbrann, lysfølsomhet og økning i nivået av urinsyre i blodet.
Sjeldne bivirkninger inkluderer hodepine, eksitabilitet, søvnløshet og svimmelhet. Sjeldne bivirkninger er de som rammer færre enn 1 av 1 000 mennesker, men mer enn 1 av 10 000.
I mindre enn 1 av 10 000 tilfeller forekom forstyrrelser i bloddannelsessystemet (f.eks. Anemi) og trombocytopeni (veldig sjelden). Instruksjonene fra lege og farmasøyt må følges. Du bør kontaktes umiddelbart hvis disse og andre bivirkninger oppstår.





.jpg)

.jpg)

.jpg)




.jpg)



.jpg)