Som risperidon kalles et atypisk nevroleptikum. Det brukes til å behandle bipolare lidelser og schizofreni.
Hva er risperidon?

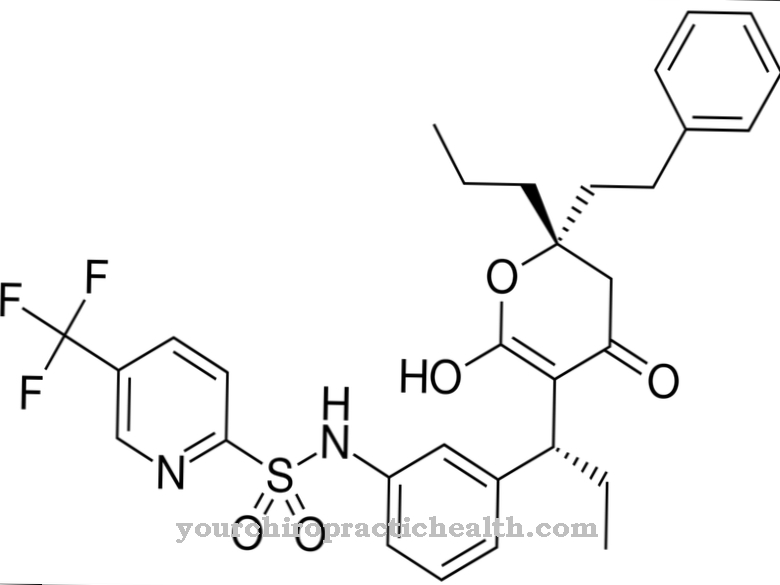
Risperidon kalles også i medisin Risperidonum. Dette er et atypisk nevroleptikum som har en sterk nevroleptisk styrke. Som atypisk nevroleptikum sies risperidon å ha færre uønskede bivirkninger på det ekstrapyramidale motoriske systemet. Tidligere studier har imidlertid gitt forskjellige resultater.
Risperidone ble utviklet mellom 1988 og 1992 av det tyske farmasøytiske selskapet Janssen-Cilag, som tilhører det amerikanske selskapet Johnson & Johnson. I 1994 ble nevroleptikum godkjent i USA. Etter at patentbeskyttelsen gikk ut i 2004, ble risperidon brukt som et generisk medikament.
Farmakologisk effekt
Leger tilskriver psykotiske symptomer som hallusinasjoner eller vrangforestillinger en økning i konsentrasjonen av nevrotransmitteren dopamin i hjernen. Imidlertid kan dopamin-dokkingsstedene blokkeres av antipsykotiske medisiner, noe som hemmer virkningen av messenger-stoffet.
Imidlertid hadde de første nevroleptika av denne typen, så som haloperidol eller klorpromazin, ulempen med typiske bivirkninger som var lignende i deres symptomer som Parkinsons sykdom. Årsaken til dette var døden av nerveceller som frigjorde dopamin, noe som igjen forårsaket en dopaminmangel i mellomhinnen. Dette resulterte i klager som tregere bevegelser, muskeltrilling, stive muskler og til og med immobilitet.
Fordelen med risperidon er at bruken av den ikke fører til disse bivirkningene, eller at de bare viser seg i mindre grad.
De positive effektene av risperidon skapes ved å blokkere dopaminreseptorene i hjernen. På denne måten kan hallusinasjoner og vrangforestillinger reduseres. Risperidon opptar også bindingsstedene til nevrotransmitterne adrenalin, noradrenalin og serotonin. Dette har en positiv effekt på pasientens selvkontroll. Slik oppfører de seg mindre aggressivt og kan konsentrere seg bedre. Risperidon kan til og med motvirke alvorlig depresjon.
Effektiviteten til risperidon antas å være femti ganger høyere enn for klorpromazin. Etter å ha tatt den, kommer nevroleptikeren inn i blodet fullstendig gjennom tarmen. Maksimal konsentrasjon oppnås etter to timer. I leveren metaboliseres den til hydroksyrisperidon, hvis effektivitet er like sterk. Rundt 50 prosent av både risperidon og dets antipsykotiske nedbrytningsprodukter forlater organismen i urinen etter 24 timer.
Medisinsk anvendelse og bruk
Risperidon brukes til å behandle schizofreni og bipolar lidelse. Den behandler først og fremst psykoser der pasienten lider av en uttalt misforståelse av virkeligheten, hallusinasjoner eller vrangforestillinger. Dette kan være tilfelle med patologisk mani eller kronisk schizofreni. En annen indikasjon for risperidon er psykose i forbindelse med demens.
Risperidone har egenskapen å redusere pasientens aggressive oppførsel overfor seg selv eller mot andre mennesker. I tillegg brukes nevroleptikum til å støtte sosialpsykiatrisk behandling av forsømte mennesker med uttalte adferdsproblemer. Kortvarig terapi som varer maksimalt seks uker, kan finne sted hos barn og unge med mindre mental utvikling. Langvarig behandling anses som kontraproduktiv hos aggressive demenspasienter. Studier har vist en høyere dødelighet blant rammede mennesker.
Risperidon tas en eller to ganger om dagen i form av tabletter. Matinntak har ingen innflytelse på administrasjonen av stoffet. Terapien starter alltid med en lav dose og øker deretter gradvis til ønsket effekt oppstår.
Andre former for administrering av risperidon er smeltetabletter og injeksjoner for pasienter med svelgvansker. Et fôringsrør er også tilgjengelig for å ta nevroleptikum. Fordi aggressive pasienter noen ganger forsvarer seg mot å ta preparatet, bruker de ofte en spesialutviklet risperidon depotsprøyte. Dette middelet blir injisert en gang annenhver uke. Risperidon frigjøres deretter kontinuerlig.
Du finner medisinene dine her
➔ Medisin for å lette stemningenRisiko og bivirkninger
De vanligste bivirkningene av risperidon inkluderer symptomer som ligner på Parkinsons sykdom. Dette er tilfelle hos rundt en av ti pasienter. Andre vanlige bivirkninger er hodepine, søvnløshet og døsighet. I tillegg er det hjertebank, økt vekt, svimmelhet, listløshet, søvn i skumring, skjelvinger, pusteproblemer, hoste, neseblod, smerter i halsen og strupehodet, forstoppelse, diaré, magesmerter, kvalme, oppkast, ryggsmerter, vondt i kroppen, feber, luftveisinfeksjoner, utslett, Ødem eller angst er mulige bivirkninger.
Parkinsons pasienter og unge mennesker risikerer ofte malignt neuroleptisk syndrom, som er assosiert med høy feber, muskelstivhet, sirkulasjons kollaps og nedsatt bevissthet. I slike tilfeller bør behandling med risperidon stoppes umiddelbart.
Hvis pasienten er overfølsom for risperidon, må ikke midlet administreres. Det samme gjelder en økt konsentrasjon av hormonet prolaktin uten påvirkning av medisiner. Legen må nøye veie opp administrering av risperidon ved nyresykdommer, Parkinsons sykdom, epilepsi, hjertearytmier, nedsatt leverfunksjon, lavt blodtrykk, svulster og demens.
Bruk av risperidon under graviditet og amming anbefales ikke. Uskadeligheten av den aktive ingrediensen kunne ikke påvises verken for moren eller barnet.
Interaksjoner på grunn av samtidig administrering av risperidon og andre medikamenter kan også tenkes. For eksempel øker effekten av tetracykliske eller trisykliske antidepressiva eller betablokkere. Hvis risperidon og dopaminreseptoragonister tas samtidig for å behandle Parkinsons sykdom, fører dette til en svekkelse av agonisteffekten.





.jpg)

.jpg)

.jpg)




.jpg)



.jpg)