Condylomata acuminata regnes som en seksuelt overført sykdom som er forårsaket av en infeksjon med papillomavirus og manifesterer seg som nodulær hudvekster. Over hele Europa er rundt 1 til 2 prosent av den seksuelt aktive befolkningen påvirket av Condylomata acuminata, med toppen mellom 20 og 24 år.
Hva er condylomata acuminata?

© Kyrylenko - lager.adobe.com
Condylomata acuminata (også kjønnsvorter, kondylomer) er godartede (godartede) nodulære vekster i huden på størrelse med hodet på en tapp, som er forårsaket av en infeksjon med humant papillomavirus (HPV) og som vanligvis påvirker det anogenitale området.
I de fleste tilfeller forårsaker infeksjonen ingen symptomer ved siden av den rynkete, rødbrune eller gråhvitete hudveksten som kan føre til kløe (kløe), utflod eller brennende følelse. Derimot skal det psykologiske stresset og svekkelsen av seksuallivet vurderes som mye større.
Kvinner er mest rammet i området til skjedeinngangen, livmorhalsen (livmorhalsen uteri) og sjeldnere urinrørsåpningen, mens menn først og fremst har condylomata acuminata på glans penis (glans), forhud, anus, urethral åpning og endetarm.
fører til
Condylomata acuminata er forårsaket av humane papillomavirus (HPV), spesielt av serotype 6 og 11, i sjeldne tilfeller også av typer 16 og / eller 18, som vanligvis er forårsaket av ubeskyttet seksuell kontakt eller en smøreinfeksjon (inkludert via forurensede sexleketøy) overføres til huden.
Her koloniserer virusene først de øvre lagene i huden, inn i hvilke de kommer gjennom små lesjoner i huden eller slimhinnen i anus, endetarm, vagina eller penis. Hvis immunforsvaret er svekket som et resultat av HIV, immunsuppressiv medisinering eller medikamentmisbruk, kan disse formere seg og forårsake vevsvekst med vorter.
Soppinfeksjoner, kjønnsherpes eller eksem fremmer også infeksjon. I tillegg kan en smittet mor infisere det nyfødte barnet sitt med papillomavirus under fødselen og forårsake condylomata acuminata.
Symptomer, plager og tegn
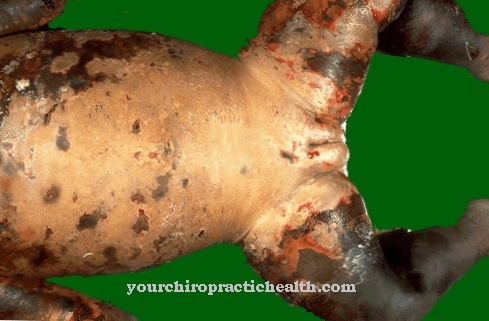
Kondylomatakuminat er godartet hudvekst. De kan gjenkjennes ved sin typiske form, som minner om normale vorter. Kjønnsvorter når størrelsen på hodet på en pinne, og noen ganger blir de større. De er rødlige til brunlige eller gråhvite i fargen og forekommer vanligvis i flere grupper som ligger tett sammen.
Disse vortebedene forårsaker vanligvis kraftig kløe, kombinert med ømhet og muligens blødning. De forekommer vanligvis i underlivet eller på føttene. Hos kvinner vokser de vanligvis på kjønnsleppene, ved inngangen til skjeden, i livmorhalsen eller i urinrøret. Hos menn utvikler de seg hovedsakelig på forhuden, glans, anus, innløp i urinrøret og endetarmen.
I mangel av behandling kan kjønnsvorter spre seg til andre deler av kroppen. Hvis kjønnsvorter åpnes, strømmer en purulent sekresjon av, som vanligvis lukter ubehagelig. Kondylomer kan være ledsaget av en følelse av sykdom. Noen pasienter klager over feber, kvalme og oppkast og andre symptomer, som alltid er avhengig av den underliggende sykdommen.
Kjønnsvorter er vanligvis forbundet med psykologiske klager. Hudvekstene skaper en kosmetisk flekk. De berørte skammer seg ofte over det og trekker seg ut av det sosiale livet. Alvorlige emosjonelle problemer som frykt, mindreverdighetskomplekser, skyldfølelser eller depresjon kan utvikle seg over tid.
Diagnose og kurs
Som regel kan Condylomata acuminata diagnostiseres på bakgrunn av hudtilstanden eller den karakteristiske vorteformasjonen i det anogenitale området. Ved hjelp av den såkalte eddiksyre-testen kan de berørte områdene lokaliseres som hvite misfargede områder.
En HPV-DNA-test og en PCR (polymerasekjedereaksjon) tillater påvisning av det spesifikke papillomaviruset. Diagnosen bekreftes ved hjelp av en biopsi med påfølgende histologisk analyse. En intraanal eller intrarektal infeksjon kan utelukkes ved en endoskopisk undersøkelse.
Ved differensialdiagnosen skal sykdommen differensieres fra fibroider og plateepitelkarsinom i kjønnsområdet, så vel som fra pre-kreftsykdommer og visse former for hirsuties. Condylomata acuminata viser vanligvis et godt forløp med en veldig god prognose, selv om tilbakefall ikke er uvanlig. Risikoen for kreft i livmorhalsen er estimert til å være lav for HPV-typene, som hovedsakelig forårsaker condylomata acuminata.
komplikasjoner
I de fleste tilfeller fører condylomata acuminata til de såkalte kjønnsvorter på kjønnsorganene. Dette er sterke vekster som er assosiert med relativt sterke og brennende smerter og reduserer dermed pasientens livskvalitet ekstremt. Seksuelle organer opplever også alvorlig kløe, som er assosiert med rødhet.
Klagene reduserer seksuell lyst enormt, noe som også kan føre til depressive stemninger og andre psykologiske klager. Fordi symptomene er relativt karakteristiske, kan sykdommen diagnostiseres tidlig slik at behandlingen også kan startes tidlig. Behandlingen i seg selv er symptomatisk og lindrer først og fremst symptomene.
Kremer, salver og medisiner brukes uten ytterligere komplikasjoner. Vekstene kan fjernes ved hjelp av kirurgiske inngrep. Dette forhindrer imidlertid ikke en ny sykdom. Komplikasjoner, som regel, kan bare oppstå hvis sykdommen blir ubehandlet og sprer seg til nærliggende regioner. Med tidlig behandling utvikler sykdommen seg alltid positivt.
Når bør du gå til legen?
En lege trenger ikke nødvendigvis å bli konsultert med Condylomate acuminata. De fleste kjønnsvorter gir ikke noe ubehag og vil flasse av på egen hånd etter en stund. Imidlertid, hvis vekstene blør, oozed, alvorlig kløe eller forårsaket andre klager, er medisinsk råd nødvendig. Vorter som forstørres eller formere seg raskt blir også best undersøkt av en spesialist og behandlet om nødvendig. Kjønnsvorter som dukker opp eller stadig vender tilbake uten noen åpenbar grunn, indikerer en alvorlig sykdom - i dette tilfellet er det viktig å snakke med legen din.
Barn og eldre bør alltid oppsøke lege med Condylomate acuminata for å utelukke alvorlige sykdommer og komplikasjoner. Det samme gjelder pasienter med nevrodermatitt eller andre hudsykdommer. Hvis du allerede har blitt infisert med HP-virus, er det best å konsultere en allmennlege hvis det oppstår igjen. Andre kontaktpersoner er hudlege, urolog eller gynekolog. Hvis Condylomate acuminata har en sterk innflytelse på trivsel og representerer en emosjonell belastning, bør du snakke med en terapeut.
Leger og terapeuter i ditt område
Behandling og terapi
De terapeutiske tiltakene for condylomata acuminata avhenger først og fremst av omfanget av infeksjonen og plasseringen. Hvis de ytre lagene i huden blir påvirket, vil løsninger ellerSalver eller kremer med podophyllotoxin (cytostatisk middel), sølvnitrat, epigallocatechin gallate, som er inneholdt i grønn te, eller imiquimod, et virostatisk middel som stimulerer kroppens immunsystem, anbefalt for ekstern aktuell bruk over flere uker.
Podofyllotoksin, som hemmer celledeling, bør ikke brukes under graviditet. Hvis det er indre infeksjoner i slimhinnene i skjeden, analkanalen eller i området med urinrøret, kan behandling med trikloreddiksyre, som påføres de berørte områdene med ukentlige intervaller, indikeres.
I tillegg kan hudvekstene fryses ved kryoterapi ved bruk av flytende nitrogen. I begge tilfeller kan lokalbedøvelse påføres på grunn av den medfølgende smerte. I tilfelle av sengelignende eller uttalt vekst samt tilbakefall, kan kirurgisk inngrep vurderes. Kjønnsvortene fjernes enten ved hjelp av en curette (inkludert en skarp skje) eller som en del av en elektrokauteri (varmegenererende elektrisk strøm) eller laserterapi under lokal eller generell anestesi.
Fotodynamisk terapi (PDT) ved bruk av 5-aminolevulinsyre kan også brukes hvis nødvendig. Ved gjentatte tilbakefall kan behandling med geler som inneholder interferon-beta indikeres for å forhindre tilbakefall av condylomata acuminata.
Outlook og prognose
Utsiktene til en kur mot condylomata acuminata avhenger av diagnosetidspunktet og behandlingsstart. Det er ingen spontan helbredelse og alternative legemetoder er ineffektive. Utsiktene til bedring kan bare oppnås gjennom medisinsk behandling. Med tidlig medisinsk behandling er en god prognose mulig.
Hudavvik blir fjernet ved en kirurgisk prosedyre, og en påfølgende behandling for å bli kvitt det humane papillomavirus (HPV) igangsettes. Hvis utfallet er gunstig, kan pasienten utskrives som symptomfri i løpet av noen få uker. For permanent helbredelse er beskyttelse mot reinfeksjon av HPV nødvendig.
Hvis vekstene allerede har spredd seg, øker risikoen for et ondartet sykdomsforløp. Kjønnsvorter kan føre til dannelse av metastaser. Det er en mulighet for at kreftceller skal flasse av og spre seg til kroppen gjennom blodomløpet. I alvorlige tilfeller blir organer eller andre regioner i kroppen kreft. For pasienten representerer denne situasjonen en potensiell livsfare.
Kondylomata acuminata har en høy tilbakefallshastighet. Personer som har HPV har høy risiko for kjønnsvorter som kommer tilbake. Syke mennesker der condylomata acuminata var veldig uttalt, viser også en høyere mottakelighet for tilbakefall enn andre pasienter.
forebygging
En infeksjon med HP-virus og følgelig også condylomata acuminata kan forhindres ved beskyttet samleie eller bruk av kondomer, samt ved en profylaktisk vaksinasjon mot HP-virus. I tillegg bør direkte kontakt med infiserte hudområder unngås. Som regel bør partnerne til de berørte også undersøkes for condylomata acuminata for å utelukke en ping-pong-infeksjon (gjensidig infeksjon).
ettervern
Når condylomata acuminata oppstår, er det bare ekstremt sjelden eller nesten aldri fullstendig legning. Tvert imot, degenerering av kondylomata er mulig på lang sikt. I mange tilfeller blir kondylomene ondartede. Det forverrer prognosen. Av denne grunn er tett og tilstrekkelig hyppig oppfølging av den berørte pasienten viktig.
Etter operasjon eller en salvebehandling, blir oppfølgingsundersøkelsene først utført med intervaller på tre til fire uker. Senere kan intervallene mellom individuelle oppfølgingsundersøkelser økes. Med profesjonell behandling og fornuftig terapi er sjansene for bedring ganske gode. Problemet er imidlertid at selv kirurgisk fjerning av kjønnsvorter ikke garanterer 100% sikkerhet mot tilbakefall. Årsaken til dette ligger i den virale årsaken til condylomata acuminata. Bare deres synlige konsekvenser kan fjernes.
Under postoperativ oppfølgingsomsorg oppdages det ofte at det igjen er en mindre angrep av kjønnsvorter. Siden det ikke kan være fornuftig å fortsette kirurgisk for hvert tilbakefall, anbefales behandling med antivirale salver eller løsninger i dette tilfellet. Imidlertid er det nødvendig med umiddelbar kirurgisk inngrep i tilfelle condylomata acuminata. Poenget med tett oppfølging er å forhindre alvorlige kurs. Innblanding av papilloma vavira bærer risikoen for degenerasjon og høy risiko for infeksjon.
Du kan gjøre det selv
Kjønnsvorter i kjønnsområdet er ekstremt ukomfortable og stressende, men generelt ikke farlige. Likevel bør du absolutt avstå fra ren egenbehandling og oppsøke lege umiddelbart.
De humane papillomavirus (HPV) som forårsaker infeksjonen er svært smittsomme og overføres hovedsakelig under samleie, selv om andre overføringsveier ikke kan utelukkes. Det beste selvhjelpstiltaket er å unngå smitte. Virusene trenger inn i organismen gjennom ørsmå hudskader.
Enkelte seksuelle praksiser, som i økende grad er assosiert med mindre skader på slimhinnene, som tilfelle spesielt med analt samleie, er derfor spesielt risikable. Derfor bør kondomer brukes under samleie. Disse garanterer ikke 100% beskyttelse, da berøring av infiserte deler av kroppen kan være nok til å bli smittet. Kondomer reduserer imidlertid risikoen for infeksjon betydelig.
Alle som er rammet av en akutt kjønnsvorter angrep må aldri ha samleie. I denne situasjonen må det ikke være hygieneunderskudd, ellers truer en smittinfeksjon. Spesielt bør håndklær og klær som ligger ved siden av huden ikke deles. Klesvask og andre klær som har kommet i kontakt med infiserte deler av kroppen, bør vaskes i minst 60 grader.
Å styrke immunforsvaret gjennom et sunt, vitaminrikt kosthold kan også bidra til å overvinne en infeksjon raskere eller til å forhindre at sykdommen bryter ut i utgangspunktet.

.jpg)
.jpg)
.jpg)






.jpg)