De myelodysplastisk syndrom, kort MDS, beskriver forskjellige sykdommer i blodet eller det hematopoietiske systemet som gjennom genetisk modifisering av sunne blodceller forhindrer deres fulle utvikling og funksjonalitet og på denne måten angriper og svekker organismen. Sannsynligheten for å utvikle myelodysplastisk syndrom øker med alderen og øker kraftig fra 60 år.
Hva er myelodysplastisk syndrom?

© logo3in1 - stock.adobe.com
I motsetning til populær tro, a myelodysplastisk syndrom ingen blodkreft (leukemi). Siden akutt myelooid leukemi (AML) kan oppstå som en konsekvens i noen tilfeller, fikk den synonymer som krypende leukemi eller pre-leukemi.
En parallell med leukemi er at også ved myelodysplastisk syndrom blir beinmargen, sentrum av bloddannelsen, direkte påvirket, og dens essensielle funksjon for organismen er nedsatt.
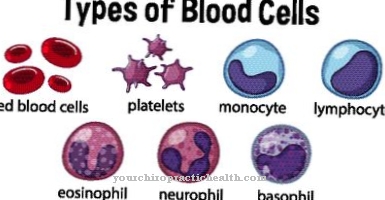
Ved denne sykdommen er ikke lenger benmargen i stand til å produsere nok hvite blodlegemer (leukocytter), røde blodlegemer (erytrocytter) og blodplater (trombocytter) og dermed sikre transport av oksygen, opprettholdelse av immunforsvaret og riktig blodpropp.
fører til
I ni av ti tilfeller av sykdom er det ingen direkte grunn til en å utvikle seg myelodysplastisk syndrom å gjenkjenne. Resten skyldes enten konsekvensene av strålebehandling eller cellegift, som brukes hos kreftpasienter, som såkalte sekundære myelodysplastiske syndromer, eller til virkning av skadelige og for det meste giftige fremmede stoffer som benzen, som for eksempel er inneholdt i bensin.
Det antas også at ofte forbrukte varer som sigarettrøyk, hårfargestoffer, sprøytemidler eller alkohol også kan bidra til utviklingen av et myelodysplastisk syndrom.
Imidlertid har denne avhandlingen ennå ikke blitt bevist bærekraftig. Arvelig disposisjon for myelodysplastisk syndrom og overføring av sykdommen fra person til person er imidlertid helt utelukket.
Symptomer, plager og tegn
Rundt halvparten av de berørte har ingen symptomer i det hele tatt, og sykdommen blir bare oppdaget ved en tilfeldighet. Hos pasienter med symptomer er tegnene forårsaket av anemien spesielt fremtredende. Hvis dannelsen av røde blodlegemer er forstyrret, fører dette til mangel på oksygen. Berørte mennesker føler seg slitne og svake, deres evne til å prestere og konsentrere avtar tydelig.
Hvis du må anstrenge deg, blir du raskt tom for pusten. Pustebesvær og noen ganger rask hjerterytme (takykardi) oppstår. Svimmelhet kan også oppstå. Hudfargen er merkbar blek. Imidlertid kan produksjonen av hvite blodlegemer også svekkes. Dette kan sees i svekket immunforsvar og de resulterende tilbakevendende infeksjoner som kan være ledsaget av feber.
I noen tilfeller reduserer sykdommen antall blodplater i blodet. Siden disse er ansvarlige for blodpropp, blør skader mer og lenger enn normalt. Blødende tannkjøtt er vanlig. Petechiae kan også danne seg. Dette er små, punktlige blødninger i huden. Et annet symptom er utvidelse av milten. Ettersom milten må jobbe hardere på grunn av mangel på blodplater, øker den i volum. Leveren kan også forstørres, noe som merkes i en følelse av press på øvre høyre side av magen.
Diagnose og kurs
Første tegn på forekomst av en myelodysplastisk syndrom ligner veldig på anemi (anemi), der det ikke lenger er nok røde blodlegemer i blodet til å fordele oksygenet raskt nok i organismen, og dette fører til symptomer som kortpustethet, blekhet, tretthet, svimmelhet, hodepine og økt puls. og øresus kan komme.
På grunn av mangelen på hvite blodlegemer, kan flere infeksjoner forekomme, som ikke kan bekjempes selv med målrettet behandling med antibiotika. Som et resultat av mangelen på tilstrekkelige blodplater er det ofte vanskelig å stoppe og uvanlig kraftige blødninger, for eksempel med små kutt eller kirurgiske inngrep, å bli observert. Hyppige blåmerker eller blod i urin og avføring kan også være de første tegnene på myelodysplastisk syndrom.
Hvis det er mistanke, blir det vanligvis utført detaljerte blodprøver og blodverdiene analysert for avvik og unormale forhold. I tillegg tas en prøve av benmargen fra hoften og undersøkes for endringer i kromosomene, som forekommer i rundt 60 prosent av tilfellene. Et myelodysplastisk syndrom påvirker ikke kroppen så raskt og ødeleggende som leukemi, men behandling bør startes raskt etter diagnose, da det ellers kan være forårsaket av infeksjoner, for eksempel i lungene eller tarmen, eller av seg selv. akutt leukemi som utvikler seg fra myelodysplastisk syndrom kan føre til livstruende omstendigheter.
komplikasjoner
Dette syndromet er den viktigste årsaken til alvorlig anemi. Dette har generelt en veldig negativ effekt på pasientens helsetilstand og kan også redusere forventet levealder betydelig. På grunn av anemien virker de berørte veldig slitne og utmattede og deltar ikke lenger aktivt i livet.
Det er også svakhet, og pasientens motstandskraft avtar også. De berørte kan ikke lenger konsentrere seg og virke veldig bleke. Videre fører syndromet til et kapphjerte og svimmelhet. På grunn av den reduserte blodstrømmen, lider de berørte også av øresus og hodepine.
Livskvaliteten er betydelig redusert, og pasienten er ofte irritabel. Selv små sår eller kutt kan forårsake rik blødning, og blodet kan også vises i urinen. Som regel er en fullstendig kur for syndromet bare mulig gjennom transplantasjon av stamceller.
Videre er de berørte avhengige av regelmessige transfusjoner for ikke å dø av symptomene. I alvorlige tilfeller er cellegift også nødvendig, men dette kan føre til forskjellige bivirkninger. Uten behandling for syndromet er det en betydelig reduksjon i forventet levealder for de berørte.
Når bør du gå til legen?
Tretthet, rask utmattelse og økt søvnbehov er indikasjoner fra kroppen på en eksisterende uregelmessighet. Hvis symptomene vedvarer i lang tid, eller hvis de blir mer intense, er det nødvendig med et legebesøk. Konsentrasjons-, oppmerksomhets- eller hukommelsesforstyrrelser bør undersøkes og avklares. Hvis ytelsesnivået synker og de daglige kravene ikke lenger kan oppfylles, bør du konsultere lege. I tilfelle mangel på vanlig spenst, en blek hud eller en indre svakhet, er et legebesøk nødvendig.
Hvis det er forstyrrelser i hjerterytmen, hjertebank, svimmelhet eller ustabilitet i gangarten, anbefales et legebesøk. En lege skal bli presentert for økt kroppstemperatur, generell ubehag eller en følelse av sykdom. Dette er advarselssignaler fra kroppen som krever handling. Spontan blødning i tannkjøttet, endringer i hudens utseende samt uforståelige blåmerker er tegn på en helseforringelse.
Hvis vedkommende legger merke til hevelse i overkroppen eller det oppstår generelle funksjonsforstyrrelser, trenger de medisinsk hjelp. Sensoriske forstyrrelser i overkroppen, overfølsomhet for berøring eller virkningene av trykk indikerer en uregelmessighet i organismen. Hvis du har disse symptomene, bør du oppsøke lege så snart som mulig, slik at det kan utarbeides en behandlingsplan for å lindre symptomene. I tillegg må alvorlige og akutte sykdommer utelukkes.
Behandling og terapi
EN myelodysplastisk syndrom til slutt bare kan kureres fullstendig av en vellykket stamcelletransplantasjon. Alle andre behandlingsmetoder er bare lindrende, det vil si at symptomene på sykdommen lindres i naturen.
Mangelen på røde blodlegemer kan f.eks. bli bekjempet ved regelmessige blodoverføringer, mangelen på blodplater av trombocyttkonsentrater. Vaksiner mot influensa og pneumokokker og forebyggende antibiotikabehandling gis for å forhindre infeksjoner. I tillegg anbefales intens personlig hygiene og unngå kontakt med mulige bærere av sykdommen.
Hvis det kliniske bildet allerede er godt avansert, utføres ofte cellegift, noe som eliminerer de raskt voksende cellene i benmargen og blodet og dermed midlertidig gjenoppretter blodtellingen til normal tilstand. Disse metodene varierer veldig fra pasient til pasient og må alltid diskuteres og planlegges individuelt med den behandlende legen.
Derfor har MDS-registeret Düsseldorf eksistert siden 2003, med det formål å klassifisere sykdomsforløpet mer individuelt og mer presist og på dette grunnlaget kunne utvikle skreddersydde terapier for å bekjempe myelodysplastisk syndrom.
Outlook og prognose
Prognosen for et myelodysplastisk syndrom varierer fra pasient til pasient. Det avhenger av sykdommens type og omfang. En økende mengde umodne blodceller dannes under MDS. Derfor er det fare for at syndromet går over i en annen form, hvis prognose er enda mer ugunstig. Dette kan være kronisk myelomonocytisk leukemi (CMML) eller akutt myeloid leukemi (AML).
Totalt sett er MDS-prognosen ganske dårlig. Faktorer som komplekse kromosomale forandringer eller en uttalt andel sprengninger i blodet samt en høy forfallshastighet har en negativ effekt. Det samme gjelder også tidligere sykdommer, dårlig generell helse eller eldre mennesker.
Det er forskjeller i løpet og forventet levealder som avhenger av den respektive risikogruppen. Gjennomsnittlig levealder for høyrisiko MDS er fem måneder. Men hvis stamcelleterapi kan utføres, er det til og med utsikter til en kur. Denne prosedyren anses å være den eneste sjansen for utvinning i MDS. Hvis risikoen for sykdom er lavere, har pasienten en forventet levealder på opptil 68 måneder. Opptil 70 prosent av alle MDS-syke dør av blødning, infeksjoner eller konsekvensene av akutt myeloide leukemi. For å gjøre prognosen gunstigere, er det viktig å styrke immunforsvaret. For dette trenger den syke personen tilstrekkelig hvile, et sunt kosthold og sportslige aktiviteter.
forebygging
På grunn av stor innsats de siste tiårene, ble behandlingen av myelodysplastisk syndrom mer og mer effektive og effektive, slik at mange av de berørte har en sterkt økt sjanse for bedring eller overlevelse.
ettervern
I de fleste tilfeller har de berørte svært få eller begrensede direkte oppfølgingstiltak tilgjengelig. Først og fremst bør lege kontaktes tidlig slik at det ikke kan oppstå ytterligere komplikasjoner eller klager. Uavhengig helbredelse kan ikke forekomme.
En tidlig diagnose har alltid en veldig positiv effekt på det videre sykdomsforløpet, slik at den som rammes ideelt sett skal oppsøke lege ved de første symptomene og tegnene på sykdommen. De berørte skal beskytte seg spesielt godt mot forskjellige infeksjoner og betennelser i denne sykdommen, slik at det ikke er noen komplikasjoner.
Støtte og pleie av egen familie og pårørende er veldig viktig og har en positiv effekt på det videre forløpet av denne sykdommen. Psykologisk støtte kan være nyttig her for å forhindre depresjon og andre psykologiske opprør. I mange tilfeller reduserer denne sykdommen imidlertid forventet levealder for de berørte.
Du kan gjøre det selv
For de berørte er det først og fremst viktig å avklare hvilken type sykdom de lider av og hvilke behandlingsalternativer som er tilgjengelige.
Hvis behandlingen skjer ved hjelp av cellegift, representerer dette en enorm belastning for kroppen. I løpet av denne tiden har organismen et økt behov for næringsstoffer, som delvis kan dekkes av en endring i kostholdet. Hvis dette ikke er nok, må støttebehandling med mikronæringsstoffer som er tilpasset individuelle behov, gjennomføres i samarbeid med legen.
Hvis det er en mulighet for en stamcelletransplantasjon, kan vedkommende organisere donasjonsarrangementer sammen med venner, familie og kolleger, der befolkningen spesifikt blir bedt om å registrere seg i databasen med benmargsgivere. Selv om det ikke er noen passende giver for deg blant de nyregistrerte, kan det bety den etterlengtede donasjonen for andre berørte.
Regelmessige blodoverføringer er en vanlig terapi for å holde bivirkningene av sykdommen så lave som mulig. Imidlertid fører dette uunngåelig til et overskudd av jern i organismen. For å unngå skade på organer og vev, må dette fjernes fra kroppen med medisiner. Tablettene som kreves for dette, må tas svært samvittighetsfullt, selv om bivirkninger oppstår, siden et overskudd av jern bare gir symptomer når det allerede har oppstått permanent skade på organismen.








.jpg)